Presseartikel aus 2024
Das Pressearchiv hält eine Vielzahl interessanter Berichte für Sie bereit.
Das Hannover Herzrhythmus Centrum geht neue Wege, um Ärztinnen in der Schwangerschaft zu unterstützen.

Arbeiteten bis zum Mutterschutz sicher und entspannt im Herzkatheterlabor: Dr. Henrike Hillmann (links) und Dr. Johanna Müller-Leisse. Copyright: Karin Kaiser/MHH
Kündigt sich Nachwuchs an, stellt sich für viele Ärztinnen die Frage, ob sie ihre Arbeit weiter ausüben können und dürfen. Häufig werden für bestimmte Tätigkeiten wie beispielsweise Operationen oder Untersuchungen mit Röntgenstrahlung pauschal Beschäftigungsverbote verhängt, ohne individuell zu prüfen, ob eine Weiterbeschäftigung unter bestimmten Voraussetzungen nicht doch möglich wäre. Für viele Frauen ist mit dem „Stopp“ ein Karriereknick verbunden – besonders während der Facharztweiterbildung. Das Hannover Herzrhythmus Centrum (HHC) der Klinik für Kardiologie und Angiologie geht bei dem Thema neue Wege.
In der invasiven Kardiologie und Rhythmologie arbeiten weniger Ärztinnen als Ärzte. Einen Grund dafür sieht Professor Dr. David Duncker in der Sorge vor erhöhter Strahlenexposition und in der längeren invasiven Ausbildung mit Eingriffen wie Katheterablationen und Implantationen von Herzschrittmachern und Defibrillatoren. „Viele Frauen entscheiden sich gegen die Weiterbildung in diesen Bereichen, weil sie befürchten, diese im Falle einer Schwangerschaft unterbrechen zu müssen“, bedauert der Leiter des Hannover Herzrhythmus Centrum. Als eine von wenigen kardiologischen Weiterbildungsstätten in Deutschland hat das HHC deshalb Strukturen geschaffen, mit denen Ärztinnen trotz Schwangerschaft die invasive Weiterbildung fortsetzen können.
Fachgesellschaften erlauben invasives Arbeiten
„Nach aktuellen Empfehlungen der Fachgesellschaften ist eine Fortführung der invasiven Tätigkeiten unter bestimmten Bedingungen und auf freiwilliger Basis auch schwangeren Ärztinnen erlaubt“, erklärt Professor Duncker. Im HHC wurde das Thema aktuell, weil im vergangenen Jahr zwei Ärztinnen fast gleichzeitig schwanger geworden waren. Fachärztin Dr. Johanna Müller-Leisse und Assistenzärztin Dr. Henrike Hillmann wollten beide weiter im Herzkatheterlabor arbeiten – die eine um noch mehr Routine zu bekommen, die andere, um ihre Facharztweiterbildung fortzusetzen. Dank spezieller zusätzlicher Vorkehrungen zum Schutz vor Strahlung und vor Infektionen konnten beide bis kurz vorm Mutterschutz ihren Job machen. Nach einigen Monaten Mutterschutz kehren demnächst beide als Vollzeitkräfte in die Klinik zurück. Dafür bringen die Väter sich stärker in die Kinderbetreuung ein.
Zu den zusätzlichen Schutzmaßnahmen im HHC gehören beispielsweise der Einsatz von zweiteiligen Röntgenschürzen, sterilen Strahlenschutzdrapes und eines sogenannten Livedosimeters zur Kontrolle der Strahlenexposition während des Eingriffs. Zum Schutz vor Infektionen werden alle Patientinnen und Patienten auf HIV und Hepatitis B getestet. Sind diese ausgeschlossen, können schwangere Ärztinnen die Prozedur grundsätzlich vornehmen. Außerdem unterstützt das gesamte Team die schwangeren Kolleginnen. Alle sind informiert und sensibilisiert – im Bedarfsfall springt jemand ein, der gleichwertig qualifiziert ist.
Individuelle Entscheidung
Für die Ärztinnen war besonders das Livedosimeter wichtig. „Das Gerät wird direkt auf dem Unterleib getragen. Es hat mir gezeigt, dass ich dort keine Strahlung abbekommen habe. Das hat mir sehr viel Sicherheit gegeben“, sagt Dr. Hillmann rückblickend. Auch die Unterstützung durch das Team schätzen die Ärztinnen sehr. „Wir haben gemeinsam besprochen, welche Eingriffe wir vornehmen. Und wäre es körperlich, beispielsweise durch zu langes Stehen am OP-Tisch, zu anstrengend geworden, dann wären wir jederzeit abgelöst worden“, erläutert Dr. Müller-Leisse. Die neuen Strukturen sehen beide als große Verbesserung im Herzkatheterlabor. „Das ist ein wichtiger Schritt, um zu verhindern, dass Ärztinnen während der Familienphase ausgebremst werden“, sagt Dr. Müller Leisse. Das sieht auch Dr. Hillmann so. „Es ist toll, dass jetzt jede Frau selbst entscheiden kann, ob sie auch während der Schwangerschaft im Herzkatheterlabor arbeitet oder nicht.“
Text: Tina Götting
Implantate aus Magnesium stützen Herzkranzgefäße und halten sie offen.
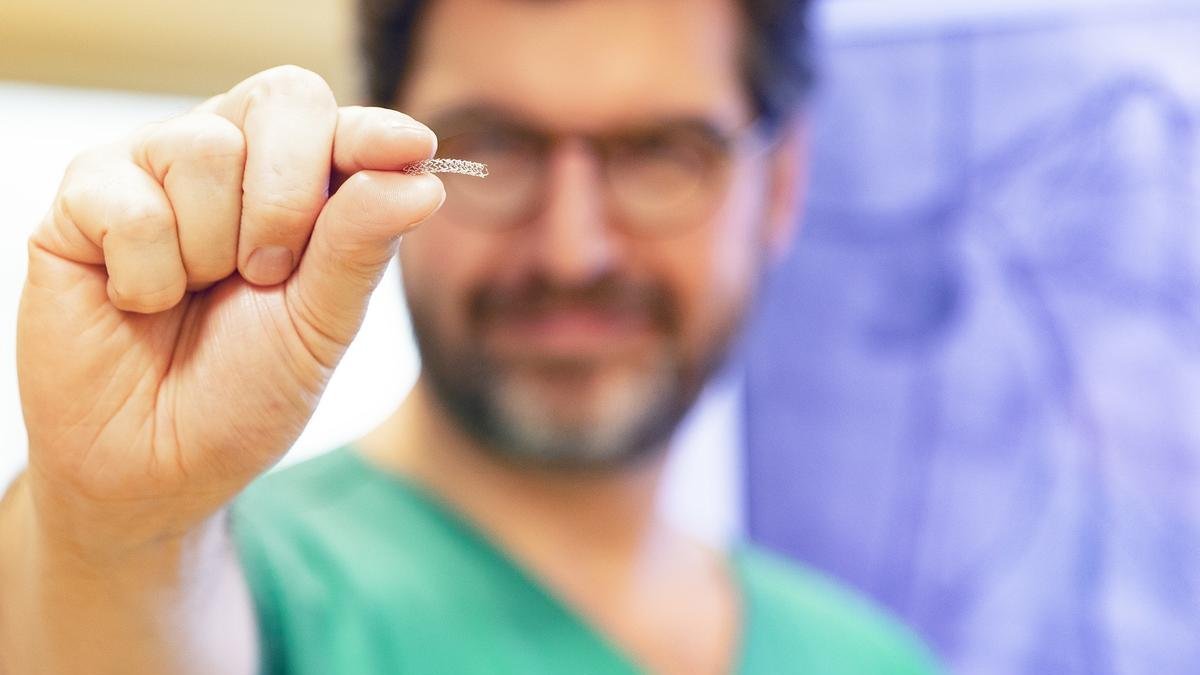
Filigranes Geflecht: der neue resorbierbare Stent. Copyright: Karin Kaiser/MHH

Sehr zufrieden mit dem neuen selbstauflösenden Stent: Dr. Napp, Patient Cubilay C. und Professor Bauersachs (von links nach rechts). Coyright: Karin Kaiser/MHH
Verengte Herzkranzgefäße bergen Gefahren: Weil das Herz nicht richtig durchblutet wird, kann es zu Schmerzen, Herzrhythmusstörungen, Herzschwäche und plötzlichem Herztod kommen. Eine Möglichkeit, eine Engstelle in einem Gefäß zu beseitigen, ist die Implantation eines Stents. Dabei wird minimalinvasiv ein kleines Gitternetzröhrchen in das Gefäß gesetzt. Bisher waren alle Stents aus Metall und verblieben im Körper, je nach Lebensalter manchmal jahrzehntelang. Dies hat verschiedene Nachteile, schien bisher aber unvermeidlich. Eine bahnbrechende Innovation sind daher selbstauflösende Stents. Die Klinik für Kardiologie und Angiologie der Medizinischen Hochschule Hannover (MHH) ist auf dem Gebiet ganz vorn dabei. Dort wurde einem Patienten jetzt ein neuartiger resorbierbarer Stent der Firma Biotronik eingesetzt. Es war weltweit die zweite Implantation dieser Art.
Arterie erlangt natürliche Funktion zurück
Ein Stent stellt den Blutfluss in der ursprünglich verengten Herzkranzarterie wieder her. Er hält das Gefäß offen und stützt die Gefäßwand. Im Gegensatz zu Stents aus Metall, die im Körper verbleiben, lösen sich bioresorbierbare Stents von selbst auf und verschwinden. Dr. L. Christian Napp sieht darin einen deutlichen Fortschritt: „Selbstauflösende Gefäßstützen sorgen dafür, dass die Arterie ihre natürliche Funktion inklusive der Beweglichkeit der Gefäßwand zurückerlangt“, erklärt der Geschäftsführende Oberarzt und Leiter des Herzkatheterlabors der Klinik für Kardiologie und Angiologie. „Das ist ein großer Vorteil für den Fall, dass die Arterienverkalkung insgesamt fortschreitet und zu einem späteren Zeitpunkt weitere Eingriffe an den Herzkranzgefäßen vorgenommen werden müssen.“ Aus diesem Grund eignen sich selbstauflösende Stents besonders gut für jüngere Patientinnen und Patienten.
Stent aus Magnesium
Das neuartige Modell namens Freesolve besteht fast ausschließlich aus Magnesium, das im Körper ohnehin vorhanden ist. Der Stent löst sich über einen Zeitraum von etwa zwölf Monaten auf, und gibt gleichzeitig ein Medikament ab, das die Gefäßwandheilung fördert und Wiederverengungen verhindert. Der Magnesiumstent sieht aus wie ein kurzes schlauchförmiges Gittergerüst. Da er sehr dünne und fein gearbeitete Streben hat, lässt es sich sehr gut implantieren und optimale Heilung und Auflösung erwarten.
Erblich vorbelastet
Kubilay C. aus Neustadt ist der erste Patient, dem in der Klinik für Kardiologie und Angiologie der neuartige Stent eingesetzt wurde. Der 48-Jährige ist sportlich, raucht nicht und lebt gesund – hat aber ein familiäres Risiko für Arteriosklerose, also Arterienverkalkung. „Auch bei meinem Vater und meinem Onkel tauchten die Beschwerden auf“, sagt Kubilay C. Bei ihm machte sich die Erkrankung im Dezember 2022 erstmals deutlich bemerkbar. „Ich bekam auf der Arbeit plötzlich anhaltendes Herzrasen“, erinnert sich der Pharmakant. Es folgten Untersuchungen im Krankenhaus, beim Hausarzt und beim niedergelassenen Kardiologen. Wie sich herausstellte, waren drei Herzkranzgefäße verengt. Der Kardiologe überwies Kubilay C. zur Weiterbehandlung in die MHH. Im Juli 2023 implantierte ihm Dr. Napp den ersten Stent, ein ebenfalls selbstauflösendes Vorgängermodell von Freesolve. „Nachdem wir mit dem Vorgänger gute Erfahrungen gemacht hatten, entschieden wir uns beim zweiten Mal für Freesolve“, erklärt Dr. Napp. Am 22. Februar dieses Jahres war es so weit. Der Eingriff erfolgte minimalinvasiv unter örtlicher Betäubung. „Zu Beginn kontrollierten wir den Stent aus dem vergangenen Jahr – er war bereits fast nicht mehr zu erkennen, da die Auflösung nahezu abgeschlossen war.“
„Bin wesentlich fitter“
Nach einer Nacht in der Klinik konnte der Familienvater wieder nach Hause. Die dritte Stent-Implantation hat er zwar noch vor sich, doch fühlt er sich schon sehr viel besser als vor den Eingriffen. „Vor allem beim Sport merke ich, dass ich wesentlich fitter und nicht so schnell außer Atem bin. Ich könnte stundenlang trainieren“, stellt Kubilay C. fest. Auch sein dritter Stent wird ein Freesolve werden.
Neue Möglichkeit für viele Patientinnen und Patienten
Durch die Implantation von Stents bleiben Kubilay C. wesentlich belastendere Bypass-Operation erspart. „Mit den neuen selbstauflösenden Stents sind wir an einem Punkt angelangt, an dem Gefäßstützen aus Metall zumindest teilweise abgelöst werden können“, meint Dr. Napp. Klinikdirektor Professor Dr. Johann Bauersachs sieht das genauso: „Selbstauflösende Stents werden sich für sehr viele Patientinnen und Patienten eignen. Das wird die Zukunft sein.“
Nach der Sanierung erstrahlt Station 38 in neuem Glanz
Ein Tag zum Feiern: Am 10. April wurde die Station 38 offiziell wiedereröffnet. Dank der Sanierung zeigt sie sich in einem neuen Ambiente – modern, hell und freundlich. Darüber freuen sich die Patientinnen und Patienten genauso wie die Mitarbeitenden und die Besucher. Die Station wird von der Klinik für Gastroenterologie, Hepatologie, Infektiologie und Endokrinologie und der Klinik für Kardiologie und Angiologie gemeinsam genutzt.
„Zu einer stationären Behandlung gehört beides, die optimale medizinische Betreuung und dass sich Patienten in einer – trotz Krankhaus – möglichst angenehmen Umgebung aufhalten können“, sagt Professor Dr. Heiner Wedemeyer, Direktor der gastroenterologischen Klinik. Während die medizinische Versorgung auf der Station auch vorher schon auf hohem Niveau erfolgte, könne man nun auch ein tolles Ambiente zum Wohlfühlen bieten. Das betrifft vor allem die Sanitärräume der Patientenzimmer. Sie wurden von Grund auf saniert und hochwertig ausgestattet. „Dadurch können wir unseren Patientinnen und Patienten deutlich mehr Komfort bieten“, betont Professor Dr. Johann Bauersachs, Direktor der kardiologischen Klinik.
Aber auch außerhalb der Patientenzimmer kann sich die Station sehen lassen. Der Flur wurde renoviert und mit Landschaftsmotiven neu gestaltet. Die „Funktionsseite“ mit Arztzimmern, Stationsstützpunkt, Personalküche sowie Spül- und Entsorgungsraum wurde ebenfalls erneuert. In dem Zuge stellte die Station auch auf die sogenannte Modulversorgung um, das heißt Medikamente und medizinische Produkte werden in Gebinden bedarfsgerecht bereitgestellt. Die gesamte Sanierung wurde von Oliver Thiele und Dieter Homann vom Baumanagement der MHH koordiniert.
Gastroenterologie und Kardiologie arbeiten auf der Station 38 schon lange zusammen. „Viele unserer Patientinnen und Patienten haben gesundheitliche Probleme, die beide Fachgebiete betreffen. Daher ist unsere Interaktion sehr wichtig“, erklärt Professor Bauersachs. „Durch den engen Kontakt können wir uns niederschwellig und über die offiziellen Konsile hinaus austauschen“, ergänzt Professor Wedemeyer.
Die Station 38 befindet sich auf der achten Etage des Bettenhauses. Bei klarem Wetter haben die Patientinnen und Patienten eine fantastische Aussicht. Mit etwas Glück können sie dann sogar den Brocken im Harz sehen.
Erste Patientin erhält Trikuspidalklappe dank neuartigem Kathetersystem ohne große Operation

Die neuartige Prothese für die Trikuspidalklappe: Sie wird mithilfe eines Katheters ins Herz gebracht und dort positioniert. Copyright: Karin Kaiser / MHH
Das menschliche Herz besitzt vier Herzklappen. Sie sorgen dafür, dass das Blut mit jedem Herzschlag in die richtige Richtung fließt. Schließt eine Herzklappe nicht mehr richtig, muss sie eventuell durch eine Prothese ersetzt werden. Bisher war es nur bei drei Herzklappen möglich, diesen Eingriff minimalinvasiv vorzunehmen, also ohne große Operation. Dank eines neuartigen Kathetersystems funktioniert das jetzt auch bei der vierten, der Trikuspidalklappe. Die Klinik für Kardiologie und Angiologie der Medizinischen Hochschule Hannover (MHH) hat das Verfahren als eine der ersten Einrichtungen in Deutschland eingeführt. Ende März 2024 wurde dort einer Patientin die erste sogenannte Evoque-Prothese in Niedersachsen implantiert.
Wertvolle Ergänzung zu Therapieangeboten
„Das neue katheterbasierte System ist eine wertvolle Ergänzung zu unseren bereits bestehenden Therapieangeboten bei Herzklappendefekten“, erklärt Professor Dr. Johann Bauersachs, Direktor der Klinik für Kardiologie und Angiologie. „Es eignet sich vor allem für Patientinnen und Patienten mit einer schweren Undichte der Trikuspidalklappe, die mit anderen verfügbaren Behandlungsmethoden nicht zu beheben ist.“ Die Trikuspidalklappe ist das Ventil zwischen dem rechten Vorhof und der rechten Herzkammer. Durch sie fließt sauerstoffarmes Blut aus dem Körper in die rechte Herzkammer und wird von dort in die Lungen gepumpt. Die Klappe verhindert, dass das Blut während des Pumpvorgangs zurück in den rechten Vorhof fließt. Ist sie undicht, leiden die Betroffenen häufig unter Atemnot, Wassereinlagerungen in den Beinen und Abgeschlagenheit.
Eingriff mit spezialisiertem Herzteam
Die erste Patientin, die in der MHH die neuartige Prothese erhielt, ist Karin D. aus Hannover. Das Herz macht der sportlichen, schlanken Frau schon länger Probleme. „2019 habe ich drei Bypässe bekommen. Bei dem anschließenden Rehabilitationsaufenthalt stellte man dann fest, dass auch zwei Herzklappen undicht sind. Eine davon war die Trikuspidalklappe“, berichtet die 75-Jährige. Bei körperlichen Anstrengungen wurde Karin D. schnell kurzatmig. „Ich war nicht mehr belastbar und konnte nicht mehr unbeschwert aktiv sein“, beschreibt sie ihren Zustand vor dem Eingriff. „In Anbetracht ihrer Vorgeschichte und nach genauer Abwägung aller therapeutischen Optionen haben wir uns bei ihr für die kathetergestützte Implantation des Klappenersatzes entschieden. Wir waren froh, ihr dieses neue Verfahren anbieten zu können“, sagt Professor Dr. Tibor Kempf, der den Eingriff gemeinsam mit seinem Kollegen Dr. Dominik Berliner und einem spezialisierten Herzteam durchführte.
Prothese entfaltet sich im Herz
Bei der komplexen Methode bringen die Fachleute die Prothese mithilfe eines Katheters über einen Leistenzugang durch die Hohlvene bis ins Herz. Dort verankern sie die Prothese in der natürlichen Herzklappe. Die Evoque-Prothese ist aus Bindegewebe aufgebaut und hat außen ein Nitinol-Drahtgeflecht. Dieses Geflecht wird für den Transport zum Herz zunächst im Katheter zusammengepresst. Im Herz angekommen, wird es dann an der gewünschten Position freigesetzt und entfaltet sich. Den gesamten Eingriff kontrollieren die Herzspezialisten mit Ultraschall, die Patienten befinden sich in Vollnarkose. „Die neue Klappe passt sich den anatomischen Gegebenheiten an und nimmt sofort ihre Funktion auf“, erläutert Dr. Dominik Berliner. Durch die Prothese wird – wie bei einer natürlichen Klappe – das Blut gepumpt.
Mit neuer Herzklappe lassen Beschwerden nach
Wenige Tage nach dem Eingriff können die Patientinnen und Patienten aus der Klinik entlassen werden. „Mit einer neuen Herzklappe lassen die Beschwerden in der Regel deutlich nach. Dadurch erlangen die Betroffenen ein hohes Maß an Lebensqualität zurück“, sagt Professor Kempf. Karin D. ist zuversichtlich, dass es auch bei ihr so sein wird. Zwei Tage nach der Implantation fühlt sie sich wohlauf. „Wir hoffen, zukünftig noch mehr Menschen mit dem neuen katheterbasierten System behandeln zu können. Innovationen wie diese tragen dazu bei, die Versorgungsqualität insgesamt zu verbessern und unseren Patientinnen und Patienten maßgeschneiderte Therapieangebote machen zu können“, betont Klinikdirektor Professor Bauersachs.
Zum Artikel

